Los sistemas sanitarios están en la primera línea de la prestación de servicios médicos críticos durante las emergencias.
Un nuevo informe del Banco Mundial (i) titulado Frontline: Preparing Healthcare Systems for Shocks from Disasters to Pandemics (Primera línea: Preparación de los sistemas sanitarios para enfrentar crisis como los desastres y las pandemias) proporciona recomendaciones sobre cómo preparar mejor los sistemas de salud para responder a diversas crisis, que abarcan desde los aumentos estacionales de la demanda hasta las pandemias, el cambio climático y los desastres. El informe fue financiado por el Programa del Banco Mundial y Japón para Integrar la Gestión de Riesgos de Desastre en los Países en Desarrollo (i) (Programa de Japón).
Los sistemas sanitarios desempeñan un papel fundamental para mitigar las enfermedades y muertes causadas por emergencias que incluyen tanto los brotes de cólera provocados por las inundaciones como las víctimas de los terremotos y las enfermedades zoonóticas. La capacidad de los países para brindar atención médica esencial confiable durante las emergencias es fundamental para proteger el bienestar de las personas. Por ejemplo, datos de la Organización Mundial de la Salud (i) para 80 países indican que cerca de 1,4 millones de personas menos recibieron la atención necesaria para la tuberculosis en 2020 con respecto a 2019 debido a las alteraciones provocadas por la pandemia de COVID-19.
“En la fase de recuperación de la pandemia de COVID-19, tenemos que reforzar la preparación para futuras crisis mediante la creación de sistemas sanitarios sólidos a través del logro de la cobertura sanitaria universal, basándonos en nuestras experiencias de la pandemia. Los conocimientos relacionados con la resiliencia ante los desastres naturales son útiles para 'reconstruir mejor' y para mejorar la preparación frente a las pandemias. En este sentido, la coordinación entre las iniciativas de salud mundiales y la gestión del riesgo de desastres se ha vuelto más crucial”, dijo Masashi Tanabe, director de la División de Bancos Multilaterales de Desarrollo de la Oficina Internacional del Ministerio de Finanzas de Japón.
Sin embargo, en los países de ingreso bajo y mediano, las limitaciones de recursos y capacidad hicieron que, incluso antes de la pandemia, muchos sistemas sanitarios tuvieron dificultades para satisfacer las demandas habituales. En los próximos años, los desastres, el cambio climático, las pandemias, el cambio demográfico y las enfermedades crónicas aumentarán aún más las presiones sobre estos sistemas ya recargados.
“Cuando los servicios de salud sobrecargados y vulnerables sufren alteraciones durante los desastres, las consecuencias pueden afectar los avances del desarrollo humano durante décadas, y sus repercusiones pueden alcanzar a poblaciones y generaciones. Tenemos que reforzar la resiliencia de los sistemas sanitarios durante los buenos tiempos para que puedan resistir las malas épocas”, dijo David Wilson, director de Programas del Departamento de Prácticas Mundiales de Salud, Nutrición y Población del Banco Mundial. Estimaciones iniciales de los impactos de la pandemia de COVID-19 (PDF, en inglés) indican que la nutrición inadecuada y las interrupciones en los servicios de salud esenciales están aumentando drásticamente las muertes maternas e infantiles, en 39 % y 45 % respectivamente, en los países más pobres.
Un marco para sistemas sanitarios resilientes
En enero de 2021, en medio de la pandemia, un terremoto de magnitud 6,2 sacudió la isla de Sulawesi, en Indonesia. Los cuatro hospitales más grandes de la zona resultaron afectados (i), y los edificios dañados y derrumbados obstruyeron gravemente las labores críticas de socorro y tratamiento de los heridos. Acontecimientos como este ponen de manifiesto la importancia de garantizar la resiliencia del personal, los edificios, los equipos y las cadenas de suministro médico frente a los desastres para poder seguir prestando atención continua durante las emergencias.
“El aumento de la resiliencia de los sistemas sanitarios es un imperativo para el desarrollo sostenible y para gestionar las crisis sistémicas como las pandemias o los desastres y mitigar la pérdida de vidas. Para que los servicios sean confiables y resistentes a las crisis, la atención médica debe estar vinculada a los sistemas generales de gestión de emergencias y respuesta a los desastres de los países, y depender de una infraestructura de calidad de servicios básicos como el abastecimiento de agua, el transporte y la electricidad”, dijo Sameh Wahba, director mundial del Departamento de Prácticas Mundiales de Desarrollo Urbano, Gestión de Riesgos de Desastres, Resiliencia y Tierras del Banco Mundial.
En el informe Primera línea (i), respaldado por el Fondo Mundial para la Reducción de los Desastres y la Recuperación (i) que administra el Programa de Japón, se aplican las lecciones aprendidas a partir de las prácticas de gestión del riesgo de desastres y las emergencias y se proponen cinco áreas de acciones prioritarias para lograr servicios de salud más confiables y resistentes a las crisis.
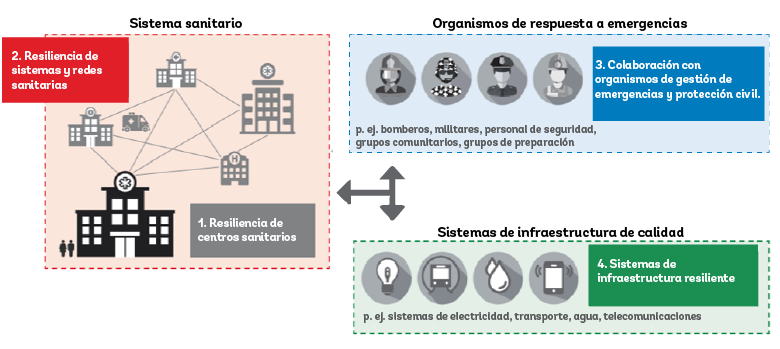
- Fundamentos: los sistemas sanitarios que gestionan eficazmente la demanda habitual son más resilientes a las crisis. Es necesario reforzar una amplia gama de factores facilitadores, como equipos adecuados, financiamiento, personal calificado, sistemas de información eficaces, y protocolos operativos y de gestión eficientes. Las inversiones continuas y las acciones de políticas son esenciales para garantizar que los sistemas sanitarios puedan ofrecer servicios inclusivos, asequibles y de calidad.
- Instalaciones sanitarias individuales: demanda, capacidad y preparación para las crisis. La planificación de contingencia puede ser clave para preparar la capacidad, las habilidades, el personal, los equipos, la gestión, los suministros y los protocolos necesarios para los contextos de emergencia. Las instalaciones sanitarias también deben ser resilientes a las crisis, como inundaciones o terremotos.
- Sistemas sanitarios: estrategias para aumentar la capacidad de respuesta y la coordinación. Cuando los recursos son limitados, es imposible equipar inmediatamente todas las instalaciones al más alto nivel. La mejora de los canales de comunicación, los enfoques basados en datos para la prestación de servicios coordinados y las clínicas móviles pueden ayudar a satisfacer el aumento de la demanda a través de una respuesta coordinada a nivel del sistema y de la región. Esto también incluye anticiparse a las limitaciones de recursos y capacidad y tener planes de contingencia para las necesidades críticas de suministro.
- Respuesta integrada a emergencias: coordinación con organismos de respuesta a desastres y protección civil. La preparación para emergencias de los sistemas sanitarios debe coordinarse estrechamente con los sistemas generales de gestión de emergencias y respuesta a desastres de un país, como el ejército, la protección civil y los grupos comunitarios, con roles y mandatos claramente definidos para la respuesta a las crisis. Esto es primordial cuando las necesidades básicas (alimentación, vivienda, etc.) y los servicios públicos (seguridad, redes de protección social, atención médica, etc.) deben proporcionarse simultáneamente en situaciones posteriores a un desastre.
- Infraestructura esencial para servicios de salud resilientes. Una infraestructura de calidad es esencial para la eficacia de los servicios de salud, más aún durante desastres y pandemias. Los sistemas resilientes de agua, electricidad, transporte, y de comunicaciones y digitales son cruciales para garantizar una capacidad de tratamiento adecuada, un acceso equitativo a la atención médica y el funcionamiento de las cadenas de suministro. La resiliencia de los servicios de salud depende de la interdependencia de estos elementos esenciales.
Como parte de un programa de recuperación y desarrollo ecológico, resiliente e inclusivo, los países tienen la oportunidad de convertir esta crisis en una oportunidad para reforzar la resiliencia de los sistemas sanitarios. El Banco Mundial trabaja con sus asociados para adaptar el apoyo técnico y operativo a fin de reducir las interrupciones de la atención médica en las comunidades y prevenir los impactos duraderos en las vidas de las personas y sus medios de subsistencia.

